간암 치료에서 중요한 것은 암의 병기와 간의 기능이다. 위암은 위의 소화 기능이 나쁘다고 치료가 제한되는 경우는 거의 없다. 하지만 간암은 조기에 발견해도 간 기능이 나쁘면 수술이나 항암치료가 불가능할 수 있다. 간암을 치료하더라도 간암의 원인인 B·C형간염, 알코올성 간염 등이 남아 있어 남은 간에 다시 간암이 생길 수도 있다.
반면 간이식은 병든 간을 건강한 간으로 완전히 대체해 간암의 원인까지 제거할 수 있다. 간이식을 했다고 재발 우려가 완전히 없어지는 것은 아니지만 간암의 가장 좋은 치료법이다.
그러나 모든 간암 환자가 다 이식을 받을 수 있는 것은 아니다. 간암 환자 중 간이식 수술을 받을 수 있는 경우는 △단일 종양이면서 지름이 5㎝ 미만일 때 △종양이 3개 이하이면서 가장 큰 종양의 지름이 3㎝보다 작을 때 △간의 주요 혈관을 침범하지 않고 간 이외 전이가 없을 때다.
과거에는 이 기준을 넘어설 정도로 간암이 진행된 경우 간이식을 하지 않았다. 또한 진행성 간암에 대해 색전술·항암치료 등 다른 치료를 받았어도 반복해 재발하거나 간 기능이 많이 떨어졌으면 더는 다른 치료를 시도하지 않았다. 그러나 최근에는 가족 내 생체 기증자가 있는 경우 좀 더 폭넓게 이식수술을 하고 있다.
문제는 뇌사기증자 간이식이 전체 간이식의 30%에도 못 미치는 안타까운 현실이다. 뇌사기증자의 간은 환자가 얼마나 응급한 지에 따라 배정된다. 이때 멜드(MELD) 점수로 응급도를 평가하는데 외국은 30점만 돼도 간이식을 받지만 국내는 뇌사기증자가 많이 부족해 최고점인 40점에 도달해도 뇌사기증자를 기다리다 사망하는 예도 있다.
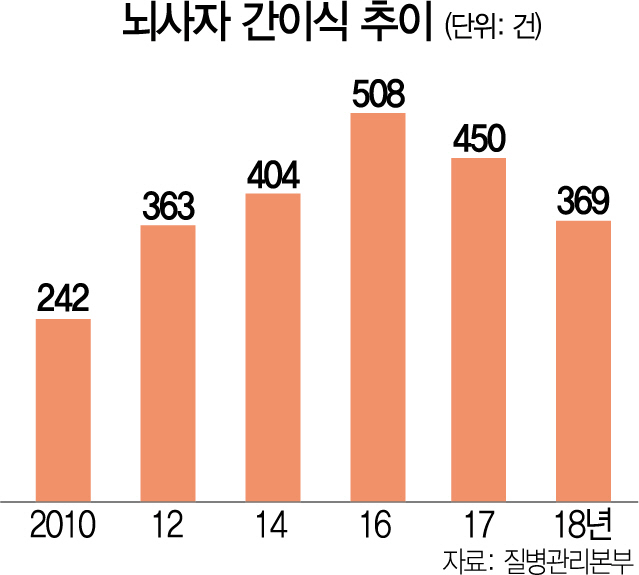
질병관리본부가 발간한 ‘2018 장기이식 및 인체조직 기증 통계연보’를 보면 뇌사자 간이식 건수는 지난 2009년 236건에서 2016년 508건까지 상승했다가 2017년 450건, 2018년 369건으로 2년째 감소했다. 반면 간이식 대기자는 2009년 3,501명, 2014년 4,422명, 2018년 5,649명으로 증가 추세다.
다행히 최근에는 의학기술의 발전으로 이식의 폭이 점차 넓어지고 있다. 과거에는 기증자의 혈액형이 조건에 맞아야 이식할 수 있었다. 예를 들어 혈액형이 A형인 환자는 A형이나 O형인 기증자의 간만 이식받을 수 있었다. 혈액형이 다르면 몸의 특정 항체가 이식받은 장기를 공격하기 때문이다.
이 장벽은 몸 안의 항체를 혈장교환술로 걸러내고 더는 새로운 항체가 생기지 않도록 약물(리툭시맙)을 주입하는 탈감작요법으로 극복됐다. 지금까지 보고된 바로는 혈액형 부적합 간이식을 위한 탈감작요법 때문에 더 과도한 감염이나 부가적인 합병증이 발생한 경우는 없었다. 성공률도 일반적인 간이식과 큰 차이가 없다. 현재 세브란스병원 간이식 수술의 20% 이상이 혈액형 부적합 간이식이다.
간이식 수술에서 기증자의 간 절제술과 간이식의 술기도 발전했다. 생체 간이식의 경우 과거에는 오른쪽 간을 기증할 때 기증자에게 남은 왼쪽 간이 전체 간의 30%보다 작으면 이식이 불가능했다. 하지만 최근에는 기증하는 사람의 간을 더 많이 남기려고 오른쪽 간의 전(前)구역 또는 후(後)구역을 이식하기도 한다. 복강경이나 로봇으로 기증자의 간을 절제하면 기증자의 수술 상처를 최소화할 수 있다.
또 반복적인 간암 치료로 간동맥이 망가진 환자는 다른 장기로 가는 혈관의 일부를 이용해 간이식을 한다. 뇌사기증자 간이식에서도 뇌사자의 간이 충분히 크고 건강하면 오른쪽 간은 성인에게, 작은 왼쪽 간은 소아에게 이식하는 분할 간이식을 하는 경우도 있다.
간이식과 관련해 가장 많이 받는 질문은 간 기증자의 건강 악화 여부다. 사전에 면밀한 검사를 통해 이식 후 건강에 해가 되지 않는다는 의학적 소견이 나왔을 때만 기증자 수술을 하므로 염려하지 않아도 된다.
‘기증자에게 남은 간이 잘 자라느냐’ ‘지방간이 있으면 기증하지 못하느냐’는 질문도 흔하다. 건강한 사람은 원래 간의 30% 정도만 남아도 3개월가량 지나면 원래 크기의 90%까지 회복된다. 지방간이 있는 경우 다른 질환이 없으면 체중감량으로 지방간을 호전시킨 뒤 기증할 수 있다. 간을 기증하거나 이식받은 사람 모두 임신·출산할 수 있으며 외국 여행도 얼마든지 가능하다. /주동진 연세대 세브란스병원 이식외과 교수
< 저작권자 ⓒ 서울경제, 무단 전재 및 재배포 금지 >