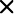임상연구를 통해 추가 검증을 받으면 수술을 한 환자에게 항암치료를 할지 결정해야 하는 의료진, 수술 후 재발을 걱정하는 환자에게 상당한 도움을 줄 것으로 보인다.
24일 분당서울대병원에 따르면 이근욱 혈액종양내과·이주석 미국 텍사스대 MD앤더슨 암병원 교수팀은 위암 세포증식 및 재발과 상관관계가 큰 6가지 유전자의 활성화 정도(발현양)가 모든 세포에서 거의 일정한 3가지 유전자 평균 발현양의 몇 배인지를 분석해 점수를 매기는 재발예측 모형을 만들었다.
연구팀은 위암 수술을 받은 환자 267명의 종양 조직에서 암세포 증식 및 임상경과에 중요한 역할을 하는 YAP1 유전자의 활성화, 5년 무재발 생존율, 5년 생존율 모두와 상관관계가 큰 6개(IGFBP4, SFRP4, SPOCK1, SULF1, THBS, GADD45B)를 선별했다. 모두와 상관관계가 있는 126개 유전자 중 생물학적 기능의 중복을 피하면서 유전자 검출과 발현양 측정이 쉽고 재현성이 좋은 것들이다. 유전자 발현양 측정은 보편적인 PCR(중합효소연쇄반응)을 활용하기 때문에 진료 현장에서 쉽게 적용할 수 있다.
2기 위암 환자 136명에게 예측 모형을 적용해본 결과 재발위험점수가 높은 환자군은 그렇지 않은 환자군보다 재발위험이 2.9배나 높았다. 2기 암환자의 5년 무재발 생존율은 저위험군 82.5%, 중위험군 70.5%, 고위험군 58.1%였다.
이 교수팀이 개발한 재발위험점수(RRS) 모형은 신뢰도가 95%를 웃돌았지만 현행 병기 분류법은이를 밑돌았다.
위암은 2~3기 환자가 림프절을 포함한 위 절제수술만 하고 항암치료를 하지 않으면 40% 이상이 5년 안에 재발한다. 반면 항암치료를 병행하면 3년 무재발 생존율이 13~15% 증가한다.
하지만 그동안 수술 후 재발위험을 정확하게 예측하고 임상적으로 사용하기 쉬운 예측방법은 없었다.
이근욱 교수는 “새 분석법은 환자별 암세포 특성에 따른 재발위험을 객관적·독립적으로 평가할 수 있다”며 “다만 재발율 등이 확인된 과거 수술환자들을 대상으로 기초검증을 한 것이어서 수술 환자의 항암치료 여부를 결정하는 데 적용하려면 임상연구를 거쳐야 한다”고 말했다.
이 교수팀의 연구결과를 담은 논문은 저명 국제저널 ‘임상 암 연구(Clinical Cancer Research)’에 실렸다. /임웅재기자 jaelim@sedaily.com
< 저작권자 ⓒ 서울경제, 무단 전재 및 재배포 금지 >