“유럽과 미국의 방사성의약품 규제 방식은 확연한 차이가 있습니다. 방사성의약품 인허가 절차가 까다로운 미국과 달리, 유럽은 의료기관에 품질 관리를 맡기고 의사가 제한된 환자에게 처방할 수 있도록 허용하거든요. 췌장의 신경내분비종양을 앓았던 스티브 잡스가 스위스에서 정밀 핵의학 치료를 받은 것도 그런 이유였죠.”
류진숙(사진) 서울아산병원 암병원 테라노스틱스센터 소장(핵의학과 교수)은 31일 서울경제신문과의 인터뷰에서 “난치암 환자의 마지막 희망이나 다름 없는 방사성의약품의 진입 장벽을 낮추기 위해서라도 규제 완화가 절실하다"며 이같이 말했다.
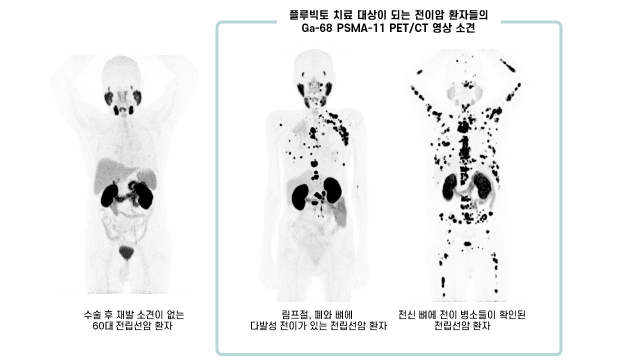
서울아산병원은 작년 10월 국내 첫 테라노스틱스센터를 열었다. 테라노스틱스는 치료(therapy)와 진단법(diagnostics)의 합성어다. 방사선을 방출하는 방사성동위원소와 특정 암세포를 표적하는 화학물질을 결합해 만든 방사성의약품으로 암을 진단하고 치료하는 기술이다. 스위스 제약사 노바티스가 신경내분비종양 치료제 '루타테라'에 이어 거세저항성 전이성 전립선암 치료제 ‘플루빅토’의 상용화에 성공하며 바이오업계에서 가장 주목받는 기술로 떠올랐다.
이달 중순께 본격적으로 처방이 시작된 플루빅토는 건강보험 적용이 안 돼 1회 약값이 3700만 원 상당이다. 6주 간격으로 총 6회를 투여하면 2억 원이 넘게 든다. 항호르몬제와 탁산 기반 항암화학요법에 잇따라 실패하고 플루빅토의 국내 도입을 손꼽아 기다렸던 암환자들에게는 희망 고문이 아닐 수 없다. 류 소장은 “국내에서 드문 신경내분비종양과 달리 플루빅토의 투여 대상인 전립선특이막항원(PSMA) 양성 전이성 거세저항성 전립선암은 기다리는 환자가 많다”며 안타까워 했다.
최근 바이오업계에서 폭발적인 관심을 받는 방사성의약품은 핵의학 분야에서 아주 새로운 개념은 아니다. 전통적으로 갑상선암은 수술 후 완전히 제거되지 못한 잔여 조직을 제거하고 재발을 막이 위해 방사성 요오드를 적극적으로 활용해 왔다. 분화암이 요오드를 흡수하는 성질이 있다는 데 착안한 치료방법이다. 이문호 서울아산병원 초대 원장은 독일 유학 후 방사성동위원소를 국내에 도입해 한국 핵의학 분야의 개척자로 불린다.
그런데 미국이 일반적인 신약과 마찬가지로 1~3상 임상시험을 거쳐 식품의약품국(FDA)의 허가를 받아야 한다는 잣대를 들이대면서 방사성의약품의 도입 기간이 길어졌다. 연구개발(R&D) 비용이 대폭 늘어나니 환자들이 부담하는 약값도 천정부지로 치솟고 있다. 우리나라는 방사성의약품에 대한 규제가 미국과 흡사하다. 임상시험을 거치지 않으면 치료용으로 소량만 사용하는 것도 금지돼 있다. 더욱이 플루빅토를 구성하는 ‘루테튬-177’은 반감기가 극도로 짧은데 국내에 생산시설이 없어 전량 수입해야 한다. 까다로운 항공 운송 조건을 충족시키면서도 고순도를 유지해야 하니 병원 입장에서는 비싼 약을 처방해도 오히려 손해를 보는 구조다.
그럼에도 테라노스틱스센터에 공을 들인 건 ‘난치암 환자들을 위한 혁신 치료제의 글로벌 임상시험 참여 기회를 확보해야 한다’는 신념 때문이었다. 류 소장은 “SK바이오팜(326030) 등 국내 기업들이 방사성의약품 시장 진출을 선언한 건 반가운 일”이라며 “국내 생산시설이 확보되고 언젠가 국내 기술로 개발된 방사성의약품이 상용화되면 암환자들의 치료 접근성이 더욱 높아질 것”이라고 말했다. 그는 이어 “일대일 맞춤형 의약품은 기존 의약품과 다른 정책적 접근이 필요하다. 대안이 없는 난치암 환자들을 위해서라도 규제기관의 패러다임 전환이 이뤄져야 한다”고 강조했다.
< 저작권자 ⓒ 서울경제, 무단 전재 및 재배포 금지 >









 realglasses@sedaily.com
realglasses@sedaily.com






































