1~3세대보다 보험료는 싸고 자기 부담금은 높은 4세대 실손 보험조차 올 상반기 손해율이 130%를 넘은 것으로 나타났다. 1~3세대 실손 보험의 부작용을 완화하기 위해 2021년 7월 출시한 4세대 실손도 높은 손해율이 지속되면서 보험료 인상 압박이 커지고 있다. 이에 따라 비급여 진료에 대한 정부의 관리가 시급하다는 지적이 나온다.
김경선 보험연구원 연구위원이 5일 서울 수송동 코리안리빌딩에서 보험연구원 주최로 열린 ‘건강보험 지속성을 위한 정책과제’ 세미나에서 이같이 밝혔다. 보험연구원은 현재 의료개혁특위의 실손 보험 개혁 논의에 참여하고 있다.
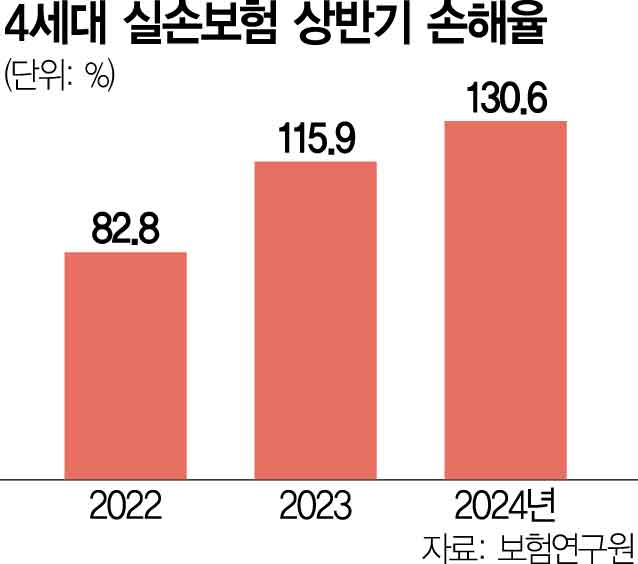
김 위원에 따르면 올 상반기 4세대 실손 의료보험 급여·비급여 손해율은 130.6%로 2022년 상반기 82.8%, 2023년 상반기 115.9%에 비해 급등했다. 김 위원은 “실손 보험 본인 부담금을 올리고 과잉 공급이 빈번한 비중증 비급여 항목에 대해서는 횟수와 보장의 한도를 정해야 한다”면서 “병원급의 비필수 비급여 과잉 의료 행위 방지를 위해 의료기관 종류별로 비급여 연간 보장 한도를 차등화하는 방안도 고려해볼 수 있다”고 주장했다. 그는 이어 “비중증 과잉 비급여 항목에 대한 진료 적정성 가이드라인과 구체적인 실손 보험 청구 심사 기준을 마련할 필요가 있으며 치료 목적이 아닌 선택적 비급여의 보장을 제한함으로써 비필수 비급여 진료의 남용을 억제할 수 있다”고 지적했다. 김 위원은 또 실손 보험 신상품의 최초 요율 조정 주기를 현행 5년에서 3년으로 축소하는 방안을 검토할 필요가 있다고 지적했다.
이날 세미나에서는 국민건강보험 재정 악화를 막기 위해 비급여 진료를 정부가 관리해야 한다는 주장도 나왔다. 이주열 남서울대 보건행정학과 교수는 “급여·비급여 혼합 진료가 공적 보험인 건보 체계까지 위협하고 있다”며 이같이 지적했다.보험연구원은 혼합 진료로 발생하는 건보 부담이 지난해 640억 원에 달한 것으로 추정하고 있다.
혼합 진료는 예를 들어 비타민 주사(비급여)를 맞으러 간 사람에게 의사가 소화불량(급여) 처방을 같이하는 것처럼 건보 급여와 비급여 치료를 세트로 하는 것을 말한다. 정형외과 등에서는 전기치료나 열 찜질같은 급여 물리치료와 도수 치료 등 비급여 진료를 동시에 처방하는 일이 많다. 이 교수는 비급여를 줄이기 위해 “낮은 건보 수가 등 비급여가 남용되는 원인을 분석하는 데 먼저 집중해야 한다”고 주장했다. 이어 “신기술과 신약 등이 계속 나와 비급여 항목을 통제하기 어렵고 치료의 특성상 혼합 진료를 전면 금지할 수도 없다”며 “비급여 부작용과 문제점 해결을 위해서는 보건복지부 건강보험정책국 내에 비급여관리과를 신설해 정부가 적극적으로 비급여 관리 정책에 개입하되 디테일한 핀셋 조정에 나서야 한다”고 지적했다.
< 저작권자 ⓒ 서울경제, 무단 전재 및 재배포 금지 >







 next@sedaily.com
next@sedaily.com







































